Sindrome coronarica acuta senza sopraslivellamento del tratto ST (NSTE-ACS)
Le sindromi coronariche acute senza sopraslivellamento del tratto ST (in inglese NSTE-ACS) sono le più frequenti delle sindromi coronariche acute 1.
La NSTE-ACS può essere diviso e in angina instabile e infarto miocardico senza sopraslivellamento del ST. Entrambe le varianti della malattia coronarica di solito portano a una mortalità in ospedale inferiore rispetto a STEMI.
Ogni paziente con una NSTE-ACS è diverso ed è necessario effettuare una valutazione del rischio presentato individualmente.
Come l'infarto acuto, è spesso causato da un'occlusione arteriosa coronarica correlata alla rottura, ulcerazione, fessura o dissezione di una placca di ateroma, che produce un trombo intraluminale in una o più arterie coronarie 2.
Elettrocardiogramma in NSTE-ACS
L'elettrocardiogramma continua ad essere il principale strumento diagnostico nella sindrome coronarica acuta senza sopraslivellamento del tratto ST.
Secondo le Linee Guida della European Society of Cardiology, un elettrocardiogramma deve essere eseguito e interpretato nei primi 10 minuti dopo l'arrivo del paziente nel pronto soccorso 3.
Risultati sull'elettrocardiogramma:
Tratto dalla definizione universale di infarto del miocardio 2.
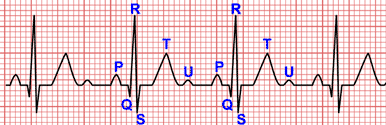
La diagnosi di ischemia è la comparsa di una o entrambe le seguenti anomalie elettrocardiografiche, in assenza di blocco di branca sinistra o ipertrofia ventricolare sinistra:
- Nuovo sottoslivellamento del tratto ST orizzontale o con pendenza decrescente, maggiore o uguale a 0,05 mV in due o più derivazioni contigue.
- Onde T negative ≥0.1 mV in due o più derivazioni contigue con onde R prominenti.
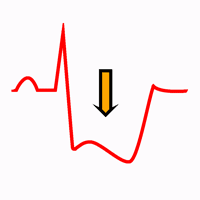
L'elettrocardiogramma in NSTE-ACS è diverso in ciascun paziente, può anche variare nello stesso paziente. L'alterazione più frequente dell'ECG è il sottoslivellamento del tratto ST in più derivazioni contigue con o senza onde T negative.
L'elettrocardiogramma può essere normale durante una NSTE-ACS, specialmente in assenza di sintomi. Pertanto, l'ECG deve essere eseguito in serie, specialmente nei pazienti sintomatici.
Ricordate, se ci fossero un sottoslivellamento del tratto ST associato con un sopraslivellamento del ST, il paziente è affetto da un infarto miocardico con sopraslivellamento del ST (vedi STEMI).
Diagnosi della sindrome coronarica acuta senza sopraslivellamento del ST
Quadro clínico
La presenza di dolore toracico opprimente nella regione centrotoracica con irradiazione caratteristica (spalle, braccio sinistro, collo o mascella) ci fa sospettare la presenza di una sindrome coronarica acuta.
Puoi anche debuttare con altri sintomi come dispnea da sforzo o recente, sintomi digestivi, dolore toracico pleuritico o sincope.
Se i sintomi peggiorano con lo sforzo o vengono alleviati dalla somministrazione di nitrati, il sospetto diagnostico aumenta.
L'età avanzata, il genere maschile, che presenta una precedente malattia coronarica, malattia arteriosa periferica o fattori di rischio cardiovascolare (diabete mellito, insufficienza renale, ecc ...) sono risultati clinici che aumentano la probabilità diagnostica di una sindrome coronarica acuta 3 4.
Elettrocardiogramma
La scoperta di alterazioni transitorie dell'ECG, accompagnata da sintomi a riposo, è quasi una diagnosi di NSTE-ACS.
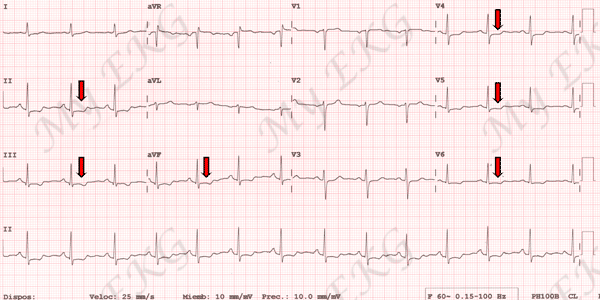
Elettrocardiogramma di una NSTE-ACS:
Depressão do segmento ST em derivações inferiores e em V4-V6 (em vermelho).
La comparsa di alterazioni del tratto ST o dell'onda T durante i sintomi e la loro normalizzazione dopo la scomparsa dei sintomi è una diagnosi di sindrome coronarica senza sopraslivellamento del ST.
Un elettrocardiogramma completamente normale in pazienti con dolore toracico non esclude la possibilità di NSTE-ACS. Ischemia in particolare nel il territorio della arteria circonflessa o ischemia del ventricolo destro non si riflette in un ECG a 12 derivazioni.
In pazienti con anamnesi di cardiopatia ischemica, blocco di branca, ipertrofia ventricolare sinistra o pacemaker, possono esserci alterazioni del tratto ST e dell'onda T nell'elettrocardiogramma di base non correlato alla sintomatologia attuale.
Biomarcatori cardiaci. Troponinas, CK-MB
L'elevazione del sangue di biomarcatori specifici come la troponina o la CK-MB riflette la presenza di necrosi miocardica 2.
Pertanto, nel contesto del dolore toracico o delle alterazioni del tratto ST o delle onde T, l'elevazione della troponina o della CKMB è una diagnosi di sindrome coronarica acuta una volta che sono state escluse altre patologie che causano l'elevazione della stessa (l'embolia polmonare, la miopericardite o la dissezione aortica).
In pazienti con sintomi e elettrocardiogramma normale, l'elevazione dei biomarcatori cardiaci può contribuire a rendere la diagnosi di sindrome coronarica acuta senza sopraslivellamento del tratto ST.
In langina instabile i biomarcatori sono normali o minimamente elevati.
Tratamento da síndrome isquêmica miocárdica instável sem supradesnível do ST
Il trattamento di NSTE-ACS deve essere personalizzato in ciascun paziente.
Il trattamento medico iniziale, come in tutta la sindrome coronarica acuta, si basa su 4:
- Ossigeno se SatO2 è inferiore al 90%.
- Nitrati sublinguali o IV in caso di dolore toracico.
- Morfina solfato IV se c'è dolore grave e persistente.
- Anti-aggregazione: aspirina + clopidogrel, prasugrel o ticagrelor.
- Anticoagulazione: eparina a basso peso molecolare (enoxaparina), bivalirudina, fondaparinux o eparina non frazionata.
- Beta-bloccanti per via orale nei i pazienti senza insufficienza cardiaca, disfunzione ventricolare sinistra, elevato rischio di shock cardiogeno o controindicazioni per la beta-bloccanti (blocco atrioventricolare, crisi d'asma attiva o malattia reattiva delle vie aeree).
Angiografia coronarica
L'angiografia coronarica invasiva deve essere eseguita nella maggior parte dei pazienti con NSTE-ACS 2, seguita da rivascolarizzazione percutanea se indicato.
A seconda della situazione clinica del paziente e del rischio stimato, ciò può essere: urgente (meno di 2 ore), precoce (prime 24 ore) o elettivo (tra 25 e 72 ore) e può in ogni caso richiedere una rivascolarizzazione percutanea o successivo intervento chirurgico di bypass coronarico.
Sommario
Le sindromi coronariche acute senza sopraslivellamento del tratto ST sono un insieme di situazioni cliniche derivate dalla rottura di una placca di ateroma vulnerabile, che di solito non occlude completamente l'arteria coronarica.
Le NSTE-ACS comprende acuti eventi coronarici che non si ripetono con sopraslivellamento del ST, anche escludendo diagnosi difficile infarto. Quindi la sua presentazione nella pratica clinica è molto varia, sia nei sintomi che nelle anomalie elettrocardiografiche.
Dobbiamo ricordare che se si sospetta una NSTE-ACS, anche se il paziente ha un elettrocardiogramma normale, i valori dei biomarcatori nel sangue devono essere stimati e devono essere eseguiti elettrocardiogrammi seriali per confermare la diagnosi.
Le prime cure mediche saranno simile a qualsiasi sindrome coronarica acuta, ma a differenza dell'infarto miocardico con sopraslivellamento del ST, il tempo di angiografia coronarica dipenderà dalla condizione clinica del paziente.
Riferimenti
- 1. Yeh RW, Sidney S et al. Population trends in the incidence and outcomes of acute myocardial infarction. N Engl J Med. 2010;362:2155-65. doi: 10.1056/NEJMoa0908610.
- 2. Thygesen K, Alpert JS, Jaffe AS et al. Third universal definition of Myocardial Infarction. European Heart Journal (2012) 33, 2551–2567. doi: 10.1093/eurheartj/ehs184.
- 3. Collet JP, Thiele H et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J. 2020; 00: 1–79. doi: 10.1093/eurheartj/ehaa575.
- 4. Amsterdam EA, Wenger NK et al. 2014 AHA/ACC Guideline for the Management of Patients With Non–ST-Elevation Acute Coronary Syndrome. Circulation. 2014; 130: e344-e426. doi: 10.1161/CIR.0000000000000134.
Ti è piaciuto? Condividi.